Dolor toracico diagnostico diferencial ok
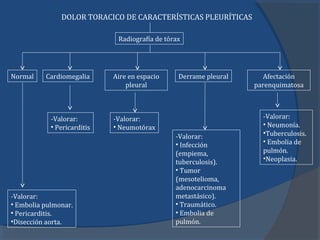
- 1. DOLOR TORACICO DE CARACTERÍSTICAS PLEURÍTICAS Radiografía de tórax Normal Cardiomegalia Aire en espacio Derrame pleural Afectación pleural parenquimatosa -Valorar: -Valorar: -Valorar: • Pericarditis • Neumotórax • Neumonía. -Valorar: •Tuberculosis. • Infección • Embolia de (empiema, pulmón. tuberculosis). •Neoplasia. • Tumor (mesotelioma, adenocarcinoma -Valorar: metastásico). • Embolia pulmonar. • Traumático. • Pericarditis. • Embolia de •Disección aorta. pulmón.
- 2. DERRAME PLEURAL • Es un exceso de líquido en el espacio pleural. • Síntomas: Disnea, tos, dolor torácico tipo pleurítico. • Examen físico: Respiración superficial y taquipnea, disminución o abolición de las vibraciones vocales, matidez a la percusión, disminución del murmullo vesicular, roce pleural, egofonía en derrames de moderada cantidad o pectoriloquia áfona.
- 3. Test indicado de acuerdo al aspecto del líquido Aspecto Test Interpolación de Resultados Sero Hemático Hematocrito < 1% no significativo 1-20% cáncer – embolia pulmonar traumatismos >50% del hematocrito periférico: Hematórax Nuboso o turbio Centrifugado Turbidez Sobrenadante niveles lípidos Turbidez sobrenadante Niveles de Trigliceridos > 110 mg/dl quilotórax > 50 mg pero < 110 análisis de lipoproteínas Quilomicrones quilotórax < 50 mg colesterol > 250 mg/dl pseudoquilotórax Olor pútrido Siembra y cultivo Olor pútrido posible anaerobios
- 4. CLASIFICACIÓN DE DERRAMES PLEURALES EXUDADO: Acumulo de proteínas que se deben a enfermedades propiamente pleurales y aumento de la presión oncótica del líquido pleural. TRASUDADO: Son ultrafiltrados de plasma que se forman por alteraciones de presiones capilares hidrostática y osmótica.
- 5. CRITERIOS DE LIGHT Prots Líq Pl/Prots sangre > 0,5 LDH Líq Pl/LDH sangre > 0,6 LDH LP > 2/3 límite alto normalidad en sangre
- 6. CRITERIOS DE LIGHT PARA EL Dx DIFERENCIAL ENTRE EXUDADOS Y TRASUDADOS Exudado Trasudado Recuento celular Recuento hematíes > Recuento hematíes < 100.000/mm3 100.000/mm3 Recuento leucocitos Recuento leucocitos > 10.000/mm3 < 10.000/mm3 LDH sérica > 200 UI/L # < 200 UI/L Relación LDH liq/LDH > 0,6 < 0,6 suero Relación Prot liq/Prot > 0,5 < 0,5 suero
- 7. Causas más frecuentes de derrame pleural según trasudado y exudado Trasudado Exudado Muy común Muy común Falla de ventrículo izquierdo Tuberculosis Cirrosis hepática Malignidades Hipoalbuminemia Derrame paraneumónico Diálisis peritoneal Menos común Menos común Infarto pulmonar Hipotiroidismo Artritis reumatoidea Síndrome nefrótico Enfermedades autoinmunes Estenosis mitral Pancreatitis Embolismo pulmonar Infecciones fúngicas Derrame benigno por asbesto Causas raras Síndrome post infarto de miocardio Pericarditis constrictiva Urinotórax Causas raras Obstrucción de vena cava superior Drogas Hiperestimulación ovárica Síndrome uñas amarillas Síndrome de Meigs
- 8. DERRAME DEBIDO A INSUFICIENCIA CARDÍACA CONGESTIVA. • Trasudado pleural con signos clínico- radiológicos de fallo cardíaco, adecuada respuesta diurética, no justificable por otro proceso. • El derrame se debe al aumento de salida de líquido de los espacios intersticiales pulmonares, en parte a través de la pleura visceral. Esto supera la capacidad de los linfáticos de la pleura parietal para eliminar el líquido.
- 9. CIRROSIS HEPÁTICA. • Cirrosis hepática (CH): Trasudado pleural en paciente con estigmas clínicos de CH, adecuada respuesta a diuréticos y sin otra etiología que lo justifique. • Los derrames pleurales tienen lugar en aproximadamente el 5% de los pacientes con cirrosis y ascitis. • El mecanismo dominante es el movimiento directo del líquido pleural a través de los pequeños orificios del diafragma hacia el espacio pleural. • El derrame suele producirse en el lado derecho y frecuentemente es lo bastante grande como para producir disnea grave.
- 10. EMBOLISMO PULMONAR Trasudado/exudado pleural que se produce cuando material infectado emboliza el pulmón. La embolia produce síntomas y signos de neumonía o sepsis: Dolor repentino en el pecho, dificultad para respirar, tos con sangre, mareo y desmayo, sudoración excesiva, piel azulada y ansiedad. El dolor pleurítico suele significar que la embolia es pequeña y está localizada en el sistema arterial pulmonar.
- 11. EMBOLISMO PULMONAR • Derrame pequeño o moderado. • Infiltrados pulmonares y atelectasias laminares. • Líquido hemorrágico o seroso. • Cel. 100-50,000 PMNS o linfocitos. • Glucosa igual a 3 mg/dL. • pH mayor de 7.30.
- 12. FACTORES DE RIESGO PARA UN EMBOLISMO PULMONAR • Cirugía reciente • Períodos prolongados de inmovilidad • Cáncer • Tromboflebitis • Problemas cardíacos • Edad avanzada • Uso de anticonceptivos orales • Haber sufrido una apoplejía o un ataque cardíaco anteriormente
- 13. DIAGNOSTICO EP • Radiografía torácica. • Electrocardiograma. • Gases arteriales. • Ensayo de dímero-D - prueba sanguínea para detectar coágulos. • Ultrasonido de las piernas - imágenes por medio de ondas de sonido para detectar coágulos en las venas. • Gammagrafía pulmonar. • TAC.
- 14. TUBERCULOSIS • La tuberculosis es una enfermedad infecciosa y contagiosa, provocada en la mayor parte de los casos por el microorganismo denominado Mycobacterium tuberculosis. • Éste bacilo habitualmente ingresa al organismo por las vías respiratorias. En algunos casos puede diseminarse desde su localización inicial en los pulmones, a otras partes del organismo mediante el flujo sanguíneo, el sistema linfático, mediante las vías aéreas o por extensión directa a otros órganos. Norma Nacional de Prevención y Control de la Tuberculosis. 2007
- 15. DIAGNÓSTICO DE TUBERCULOSIS • La clave es una alta sospecha clínica • Criterios 1. Clínico 2. Bacteriológico 3. Inmunológico 4. Imagenológico 5. Epidemiológico 6. Patológico 7. PPD Harrison Principios de Medicina Interna, 16° Edición, Vol. I, Cap. 150, Pág. 1062-1075
- 16. DERRAME PLEURAL TB • Unilateral y de tamaño moderado. • Tos improductiva ,dolor torácico pleurítico y fiebre. • Derrame tuberculoso por lo general es seroso o serosanguinolento pero casi nunca francamente hemorrágico. Manual Fishman de Neumologia , 2002 .
- 17. DERRAME PLEURAL TB • En 10% de los pacientes se demuestra micobacterias en el extendido. • 25% muestra micobacterias en los cultivos. • Típicamente mas del 50% de los leucocitos son linfocitos maduros. • Un nivel de desaminasa de adenosina en el derrame pleural mayor de 70 UI/L demuestra una sensibilidad del 98% y una especificidad del 96%. Manual Fishman de Neumologia , 2002 .
- 18. DERRAME PLEURAL TB • Glucosa en el LP suele ser menor de 60 mg/dl. • Cel. Menor de 5,000 linfocitos. • Proteínas pleurales menor de 4 gr/dl. • LDH mayor de 700 U/L. • PH menor de 7.30. Manual Fishman de Neumologia , 2002 .
- 19. DERRAME PLEURAL TB • La biopsia de la pleura muestra un granuloma aproximadamente en el 80% de los pacientes. • Esta indicado el cultivo de biopsia pleural ya que se puede aislar en más del 85% de la muestra. • Citología: > 5% de células mesoteliales sobre el total. • PCR para M. Tuberculosis (especificidad 60 al 90 %). • La limpieza radiográfica ocurre de la sexta a la doce semana. Manual Fishman de Neumologia , 2002 .
- 20. DERRAMES PLEURALES MALIGNOS • La obstrucción linfática es la causa mas frecuente de derrame paramaligno. • El carcinoma de pulmón es el cáncer maligno que con mayor frecuencia invade pleura y produce derrames malignos seguido por el carcinoma de mama. Manual Fishman de Neumologia , 2002 .
- 21. DERRAMES PLEURALES MALIGNOS Características del líquido pleural: • Recuento de eritrocitos de 30,000 a 50,000/ul. • 50-70% de las células predominan los linfocitos. • Generalmente son exudados. • pH < 7.30 Diagnóstico: demostración de células malignas en liquido o tejido pleural. La citología es más sensible que la biopsia pleural subcutánea. Manual Fishman de Neumologia , 2002 .
- 22. MESOTELIOMA Neoplasias que crecen a partir de superficies mesoteliales: Pleura 85%, peritoneo, túnica vaginalis, pericardio. El cuadro clínico se caracteriza por: Disnea, dolor torácico y en etapas avanzadas por compresión: Disfagia, compresión cordal, Sx Horner y SVCS. Sx paraneoplásico: Sx CID, tromboflebitis migratorias, trombocitosis, hipercalcemia, hipoglucemia.
- 23. MESOTELIOMA • Derrames grandes, unilaterales y se observan nódulos pleurales. • LP seroso, hemorrágico o viscoso. • Cel. Menos de 5,000 x mL Mononucleares. • PT 3.5 - 5.5 g/dL. • LDH mayor que 600 U/L. • Glucosa menor a 60 mg/dL. • pH menor que 7.30. • Ac. Hialurónico elevado en el LP.
- 24. MESOTELIOMA ETIOLOGIA Y FACTORES DE RIESGO: 1.- Asbestos.- Salicilatos de Mg A) Anfíboles B) Serpentinas • Exposición laboral: 10% riesgo promedio de desarrollar mesotelioma • Asociación asbesto/tabaquismo • Exposición no laboral
- 25. MESOTELIOMA ETIOLOGIA Y FACTORES DE RIESGO: 2.- RT • Campos supradiafragmático >Riesgo pacientes tratados antes de los 25 años de edad 3.- Oncogenes 4.- Tabaquismo 5.- Otros: Dióxido de Torio
- 26. ARTRITIS REUMATOIDEA • Pleuritis reumatoidea: exudado pleural en paciente que presenta o debuta con artritis reumatoide, citología con macrófagos multinucleados elongados, gigantes redondeados o material necrótico (frecuente). Factor reumatoide (FR) positivo en líquido pleural y nódulos necrobióticos (poco frecuente) en biopsia.
- 27. ARTRITIS REUMATOIDEA • Varones de 60 años. • Artritis moderada, nódulos subcutáneos y dolor torácico o asintomático 5% (clínicamente significativo). • Derrame pequeño a moderado, unilateral. • Resuelve en 3-4 meses (a pesar de los corticoides).
- 28. ARTRITIS REUMATOIDEA Características de líquido pleural: • Líquido color turbio, amarillo verdoso. • Cel. Menos de 100 – 15,000 agudo: PMN y crónico: Linfocitos. • PT 7.3 g/dL. • LDH ↑ mayor que 1000U/L. • Glucosa < 30 o 50 mg/dL. • pH < 7,00 en el 80% de los casos.
- 29. LUPUS ERITEMATOSO SISTEMICO • Pleuritis lúpica: exudado pleural en paciente que presenta o debuta con lupus eritematoso, ANA > 1/320, células LE en líquido pleural e inmunofluorescencia nuclear positiva en biopsia. • Dolor torácico en el 45 % de los casos. • Incidencia: 16 al 37 %. • Más frecuente en sexo femenino. • Son pequeños y bilaterales. • Resuelven rápidamente con corticoides. • Dx: células LE, ANA pleural > 1,0.
- 30. QUILOTORAX •50% se relacionan con un tumor que invade el conducto torácico . •El linfoma es responsable en el 75% de los casos. •Traumatismo es la segunda causa principal. •Puede ser secundario a la colocación de catéter de vena central vía subclavia como complicación de esta. Manual Fishman de Neumologia , 2002 .
- 31. QUILOTORAX Características de Líquido pleural: • Líquido color lechoso blanco, inodoro. • Triglicéridos > de 110mg/dl indican quilotórax y niveles bajos de 50 mg/dl excluyen el quilotórax. • Triglicéridos pleura/suero > 1, colesterol pleura/suero < 1 o presencia de quilomicrones en líquido pleural. • 50% puede presentarse como líquido sanguinolento turbio.
- 32. TRAUMATISMO: HEMOTORAX • Derrame pleural hemático, con hematocrito pleura/suero > 0,5 o hematocrito en pleura > 20%, es decir cuando el hematocrito del líquido pleural es superior al de la mitad de la sangre periférica. • Los traumatismos penetrantes y no penetrantes son la causa más frecuente, así como la colocación de catéter de vena central. • Tratamiento colocación de tubo de tórax. Manual Fishman de Neumologia , 2002 .
- 33. HEMOTORAX • El tubo de tórax es indicativo cuando: 1. Evacuar la sangre del espacio pleural y así disminuir la incidencia del empiema y/ o fibrotorax. 2. Detener el sangrado del parénquima pulmonar. 3. Proporcionar una medida cuantitativa del sangrado en curso. 4. Se controla la hemorragia en el 85%. Manual Fishman de Neumologia , 2002 .
- 34. DERRAME PARANEUMONICO • Exudado pleural asociado a neumonía o absceso pulmonar subyacente. La presencia de contenido purulento o microorganismos en líquido pleural es diagnóstico de empiema. • Puede instalarse derrame importante, al examen físico presenta estertores crepitantes, punta de costado aguda y/o hemoptisis.
- 35. DIAGNOSTICO NOSOLOGICO • NEUMONÍA: Proceso infeccioso que afecta el parénquima pulmonar, caracterizado clínicamente por cuadro febril agudo, sintomatología respiratoria variable y anormalidades en el rayos X de tórax.
- 36. CLASIFICACIÓN DE LAS NEUMONÍAS • NAC: Aparece en personas que tienen contacto escaso o nulo con instituciones o contextos médicos. Los patógenos mas frecuentes son el streptococcus Neumoniae y gérmenes atípicos • NI: Se define como NN aquella neumonía que se presenta en las 48-72 horas tras el ingreso, siempre que se haya excluido un proceso infeccioso pulmonar presente o en período de incubación en el momento del ingreso, o aquella neumonía que se presenta en los 7 días tras el alta hospitalaria.
- 37. • NID: Es la que afecta a un paciente con un déficit inmunológico producida por su propia enfermedad o tratamiento con inmunosupresores. • NA: Predomina en pacientes inconscientes, la etiología de gérmenes anaerobios dan lugar a neumonías necrotizantes, abscesos de pulmón o empiema. • NR: Aparición de tres episodios o más de neumonía en el mismo paciente.
- 38. VÍAS DE INFECCIÓN • FOCO INFECCIOSO A DISTANCIA
- 39. CRITERIOS DIAGNOSTICOS NN Clínicos • Fiebre (p) • Secreciones purulentas (p) • Leucocitosis (p) • Cavitación (s) • Infiltrados pulmonares persistentes (mp) Microbiológicos e histológicos • CBCT: 103 UFC/mL (mp) • LBA: 104 UFC/mL (mp) • GIC > 2-5% (s) • Hemocultivo o cultivo de LP positivo (mp) • Histología compatible con neumonía (s) CBCT: cepillado bronquial con catéter telescopado; LBA: lavado broncoalveolar; GIC: gérmenes intracelulares; LP: líquido pleural; p: probable; mp: muy probable; s: seguro.
- 40. FACTORES DE RIESGO DE NN • Edad avanzada. • Tabaquismo. • Comorbilidad. • Administración de fármacos depresores del sistema nervioso central. • Inmunosupresores (corticoides, citotóxicos, etc.).
- 41. FACTORES DE RIESGO DE NN • Uso prolongado e inapropiado de antibióticos, antiácidos. • Intervenciones quirúrgicas (sobre todo toracoabdominales). • Intubación orotraqueal, sondas nasogástricas e instrumentalización.
- 42. Factores de riesgo de NN asociada a ventilación y estrategias preventivas Factores de riesgo Medidas preventivas Intubación VMNI Reintubación VMNI Intubación nasotraqueal Intubación orotraqueal Posición supina Posición semiincorporada Inmovilidad farmacológica Evitar relajantes musculares Cambio diario del circuito de ventilación No cambiarlo más de una vez a la semana
- 43. ETIOLOGIA NN • Los patógenos más frecuentes, que denominaremos centrales o principales, son los bacilos gramnegativos (BGN) entéricos (no Pseudomonas), Haemophilus influenzae, Staphylococcus aureus meticilín sensible y Streptococcus pneumoniae. • Pueden ser polimicrobianas, sobre todo en las NN asociadas a ventilación.
- 44. ETIOLOGIA Las bacterias anaerobias son más frecuentes en: • Episodio de aspiración, • Mala higiene bucal con pobre dentición, • Aspiración de ácido gástrico, • Intervención toracoabdominal reciente, • Cuerpo extraño en la vía aérea. La P. aeruginosa, Legionella y Aspergillus spp son agentes etiológicos a tener en cuenta cuando haya habido tratamiento previo con corticoides.
- 45. ETIOLOGIA S. aureus se asocia a la situación de: • Coma, • Traumatismo craneoencefálico, • Gripe reciente, • Adicción a drogas por vía parenteral, • Fallo renal crónico, • Diabetes mellitus, • Edad < 25 años; Los BGN multirresistentes y el S. aureus meticilín resistente son más frecuentes cuando ha habido antibioterapia prolongada y estancia hospitalaria prolongada;
- 46. DIAGNOSTICO NN • Técnicas no invasivas - Hemocultivo: bacteriemia sólo aparece en el 10-15% de las NN, tiene valor pronóstico independiente y alta especificidad. - El estudio de esputo es poco rentable. - La detección del antígeno de Legionella en orina es sensible, específico y no se influencia por el tratamiento antibiótico.
- 47. DIAGNOSTICO NN • Técnicas invasivas (Grl. Pte intubado) - Punción transtorácica - Fibrobroncoscopia (FB) - Cepillado bronquial con catéter telescopado (CBCT) - Lavado broncoalveolar (LBA) - Aspirado traqueal - Toracocentesis: Con cultivo y tinción de Gram del líquido pleural en caso de que se evidencie derrame pleural.
- 48. DERRAME PARANEUMONICO • Condensación homolateral pequeña, moderada o grande. • Aspecto del LP es turbio purulento. • Cel. > 20,000; 200,000 PMNS. • PT > 4.5 • LDH > 1000 U/L o 700 U/L. • Glucosa < 60 mg/dL. • pH < 7.10
- 49. Criterios de gravedad de la neumonía en una UCI Necesidad de ingreso • Fallo respiratorio* • Progresión radiológica rápida • Neumonía multilobar • Cavitación de un infiltrado pulmonar • Evidencia de sepsis grave con hipotensión y/o disfunción de algún órgano • Shock (presión arterial sistólica < 90 mmHg, presión diastólica < 60 mmHg) • Necesidad de fármacos vasopresores durante más de 4 horas • Diuresis < 20 mL/h o diuresis < 80 mL/4 h (excepto si existe otra causa que lo justifique) • Insuficiencia renal aguda que requiera diálisis
- 50. CLASIFICACIÓN: Según grado de gravedad de la neumonía, presencia de factores de riesgo y momento de aparición de la NN 1. Grupo 1. Neumonía no grave precoz o tardía o neumonía grave precoz en paciente sin factores de riesgo. 2. Grupo II. Neumonía no grave precoz o tardía en pacientes con factores de riesgo. 3. Grupo III. Neumonía grave precoz en pacientes con factores de riesgo y neumonía grave tardía.
- 51. Neumonía no grave precoz o tardía o neumonía grave precoz, en pacientes sin factores de riesgo Organismos centrales Antibióticos centrales • BGN entéricas (no • Cefalosporina de tercera Pseudomonas) generación no antipseu-domonas (cefotaxima 2 g/8 h, ceftriaxona 1 • Enterobacter spp g/12 h) • E. coli • Klebsiella spp • Proteus spp • S. marcescens o • H. influenzae • Betalactámico con inhibidor de meticilín sensible betalactamasas • S. aureus (amoxicilina-clavulánico 2 g/8 h, • S. pneumoniae ampicilina-sulbactam 500 mg/8 h, ticarcilina-clavulánico75 mg/kg/6h, piperacilinatazobactam 4,5 g/8h)
- 52. Neumonía no grave en pacientes con factores de riesgo Organismos centrales más Antibióticos • Anaerobios • Betalactámico con inhibidor de betalactamasas o antibióticos centrales + clindamicina 600 mg/8 h • S. aureus • Antibióticos centrales ± vancomicina* 1 g/12 h o teicoplanina* 6 mg/kg/12 h 3 dosis, luego 3-6 mg/kg/24 h • Antibióticos centrales + • Legionella eritromicina 500 mg/12h ± rifampicina 10 mg/kg/24 h P. aeruginosa y Acinetobacter spp (Ver tabla ant) *Hasta exclusión de Staphylococcus aureus meticilín resistente.
- 53. Neumonía grave precoz en pacientes con factores de riesgo o neumonía grave tardía sin factores de riesgo Organismos centrales Terapia combinada con aminoglucósidos o ciprofloxacino más + uno de los siguientes • P. aeruginosa • Betalactámico • Acinetobacter spp antipseudomona o • Betalactámico • S. aureus meticilín antipseudomona + resistente** vancomicina o teicoplanina
- 54. Criterios para el Drenaje de un Derrame Paraneumónico • El pH del liquido pleural <7.2 • Glucosa <40mg/dl • LDH >1000 UI/L • Indicar en paciente con riesgo aumentado de necesitar drenaje pleural; sin embargo algunos pacientes cumplen estos criterios y pueden curarse solamente con antibióticos. • Si el paciente no muestra mejoría radiológica y clínica en las 48 horas posteriores a la colocación de sonda torácica , el drenaje es inadecuado o con una frecuencia mucho menor la terapia antibiótica es inadecuada. Manual Fishman de Neumologia , 2002 .
- 55. SEGUIMIENTO • En la NN grave en la que se aísla Acinetobacter spp, P. aeruginosa o S. aureus meticilín resistente el tratamiento deberá tener una duración de, al menos, 14 a 21 días. Para el resto de NN pueden ser suficientes de 10 a 14 días. • El seguimiento será estrecho y con una evaluación analítica y radiológica semejante a la inicial a las 48-72 horas o antes si hay deterioro clínico, luego periódicamente hasta la resolución.
